Leistungsangebot > Wirbelsäulenchirurgie > Lendenwirbelsäule > Bandscheibenvorfall Lendenwirbelsäule
Bandscheibenvorfall an der Lendenwirbelsäule
Ein Bandscheibenvorfall an der Lendenwirbelsäule (lumbaler Bandscheibenvorfall) ist ein häufig auftretendes Erkrankungsbild, das meist zwischen dem 30. und 50. Lebensjahr auftritt, aber auch noch im hohen Alter auftreten kann.
Im Laufe des Lebens werden 2-3% der Bevölkerung einen Bandscheibenvorfall erleiden, welcher zu Beschwerden führen kann. Zu den Risikofaktoren, die einen Bandscheibenvorfall begünstigen, gehören Rauchen, starke Belastung und genetische Faktoren. Da das gesamte Gewicht auf der Wirbelsäule lastet, sind vor allem die untersten beiden Bandscheiben von Bandscheibenvorfällen betroffen.
Im Rahmen des natürlichen Alterungsprozesses wird der äussere Faserring (Annulus fibrosus), welcher den Kern (Nucleus pulposus) der Bandscheibe umgibt, zunehmend spröde und unelastisch.
Es können sich Risse im Faserring bilden und bei starker Belastung können sich Anteile aus dem Inneren des Kerns nach aussen durchdrücken. Diese Anteile werden als Sequester oder als Bandscheibenvorvorfall bezeichnet und können, wenn sie in den Wirbelkanal vordringen, auf Nervenwurzeln drücken.
Tritt das Bandscheibengewebe auf Höhe des Bandscheibenfachs aus, so wird die transversierende Nervenwurzel gereizt. Tritt das Bandscheibengewebe lateral oder im Neuroforamen aus, so wird die austretende Nervenwurzel gereizt.
Symptome und Diagnostik
Es kann zu unspezifischen Beschwerden wie einem Druckgefühl in der Lendenmuskulatur, Bewegungseinschränkungen, und Schmerzen im Sitzen kommen.
Bei einer Kompression einer spinalen Nervenwurzel kann es zu Beschwerden oder Ausfallerscheinungen im dem entsprechenden Versorgungsgebiet kommen. Zu diesen Beschwerden zählen stechende und reissend ausstrahlende Schmerzen (Lumboischialgien), welche vom Rücken über das Gesäss bis in das Bein und den Fuss abstrahlen können.
Bei Belastung, beim Husten oder Niesen kommt es zu einer Verstärkung dieser Beschwerden. Die Betroffenen schonen das schmerzende Bein und es kommt in der Folge zu einer Fehlhaltung der Wirbelsäule und Hinken. Selten treten Schmerzen in beiden Beinen auf.
Zusätzlich kann es zu Missempfindungen (Taubheitsgefühl, Kribbeln) im Bein oder Fuss oder zu Lähmungen kommen. In seltenen Fällen kann das ausgetretene Bandscheibengewebe so gross sein, dass es sämtliche Nervenwurzeln komprimiert und es zu einer gefährlichen Störung der Blasen-, Mastdarm-, und Sexualfunktion (Cauda-equina Syndrom) kommt.
Fallbeispiel
56-jähriger Patient mit Schmerzen im linken Oberschenkel und einer Schwäche beim Treppensteigen.
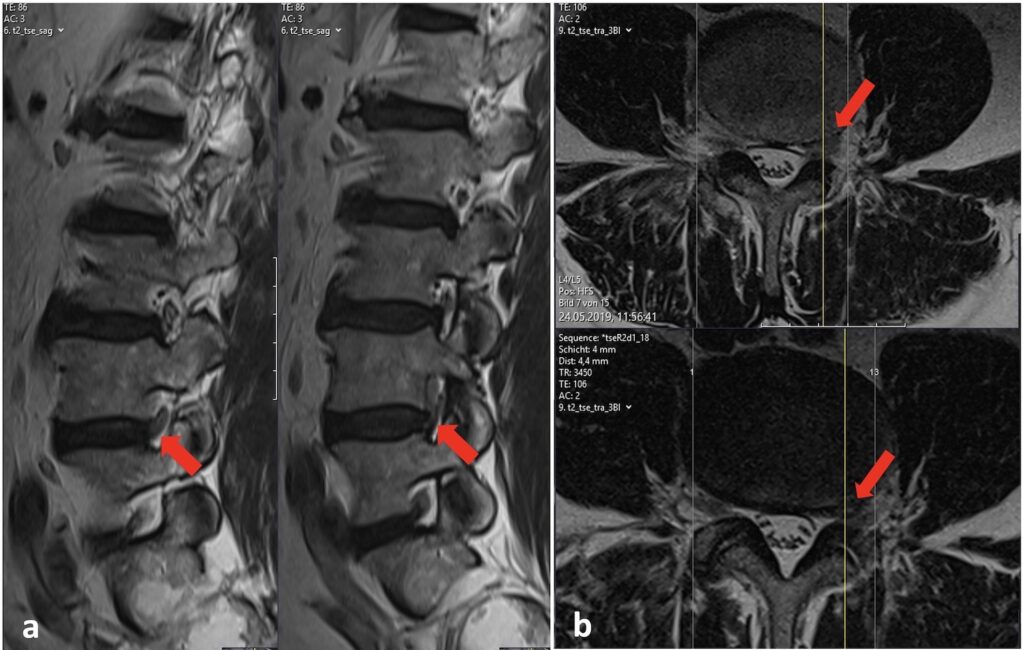
a: Präoperatives MRI in seitlicher Ansicht zur Darstellung des lateralen Bandscheibenvorfalls (roter Pfeil)
b: Präoperatives MRI in axialer Ansicht mit Darstellung des Bandscheibenvorfalls (roter Pfeil) und der austretenden Nervenwurzel (oberes Bild)
28-jähriger Mann mit akut einsetzendem Rückenschmerz und linksseitigem Beinschmerz, sowie Schwäche der Fusshebung.
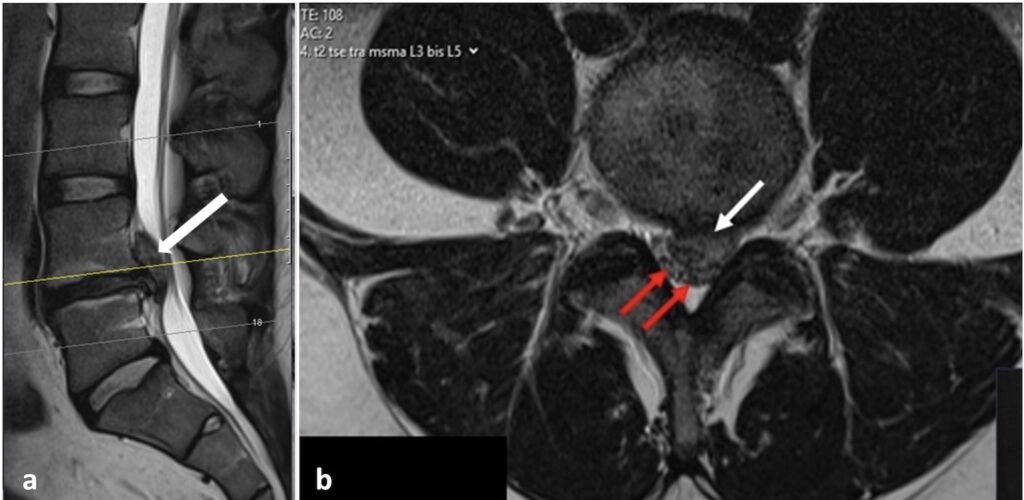
a: Präoperatives MRI der Lendenwirbelsäule in seitlicher Ansicht mit Darstellung eines grossen Bandscheibenvorfalls (weisser Pfeil)
b: Präoperatives MRI in axialer Ansicht mit Darstellung des Bandscheibenvorfalls (weisser Pfeil) und der komprimierten Nervenfasern des Spinalkanals (rote Pfeile)
Konservative Behandlung
In den meisten Fällen lässt sich ein frisch aufgetretener Bandscheibenvorfall der Lendenwirbelsäule mit nichtoperativen Massnahmen erfolgreich behandeln.
Durch die interdisziplinäre Zusammenarbeit mit Physiotherapeuten, Neurologen, Radiologen, Rheumatologen und Schmerztherapeuten können die Symptome im Verlauf bis auf ein mildes Mass gelindert werden und es ist zu erwarten, dass sich der Bandscheibenvorfall über einige Wochen hinweg resorbiert und damit eine Operation nicht mehr nötig ist.
Sind die Schmerzen jedoch unerträglich und lassen diese sich trotz aller konservativer Therapiemassnahmen nicht auf ein erträgliches Mass reduzieren, so kann eine Operation indiziert sein. Bei einer elektrophysiologisch messbaren Schädigung des Nervens, bei einer Zunahme von Missempfindung und beim Auftreten einer höhergradigen Muskelschwäche sollte eine Operation in Betracht gezogen werden.
Sollte es zu einer gestörten Blasen-, Mastdarm-, und Sexualfunktionsstörung kommen, so ist eine Operation dringend durchzuführen, da sonst eine dauerhafte Nervenschädigung mit entsprechendem Ausfall der Funktionen, insbesondere Harnverhalt, droht.
Operative Therapie
Das Ziel der Operation ist es, das Bandscheibengewebe zu entfernen, damit die komprimierte Nervenwurzel sich wieder frei entfalten kann und es so zu einem Rückgang der Beschwerden kommt.
Bandscheibenoperationen an der Lendenwirbelsäule werden unter Einsatz des Mikroskops seit den 1970er Jahre standardisiert durchgeführt. Minimalinvasive und endoskopische Techniken sind den letzten 30 Jahren entwickelt worden, um noch gewebeschonender operieren zu können.
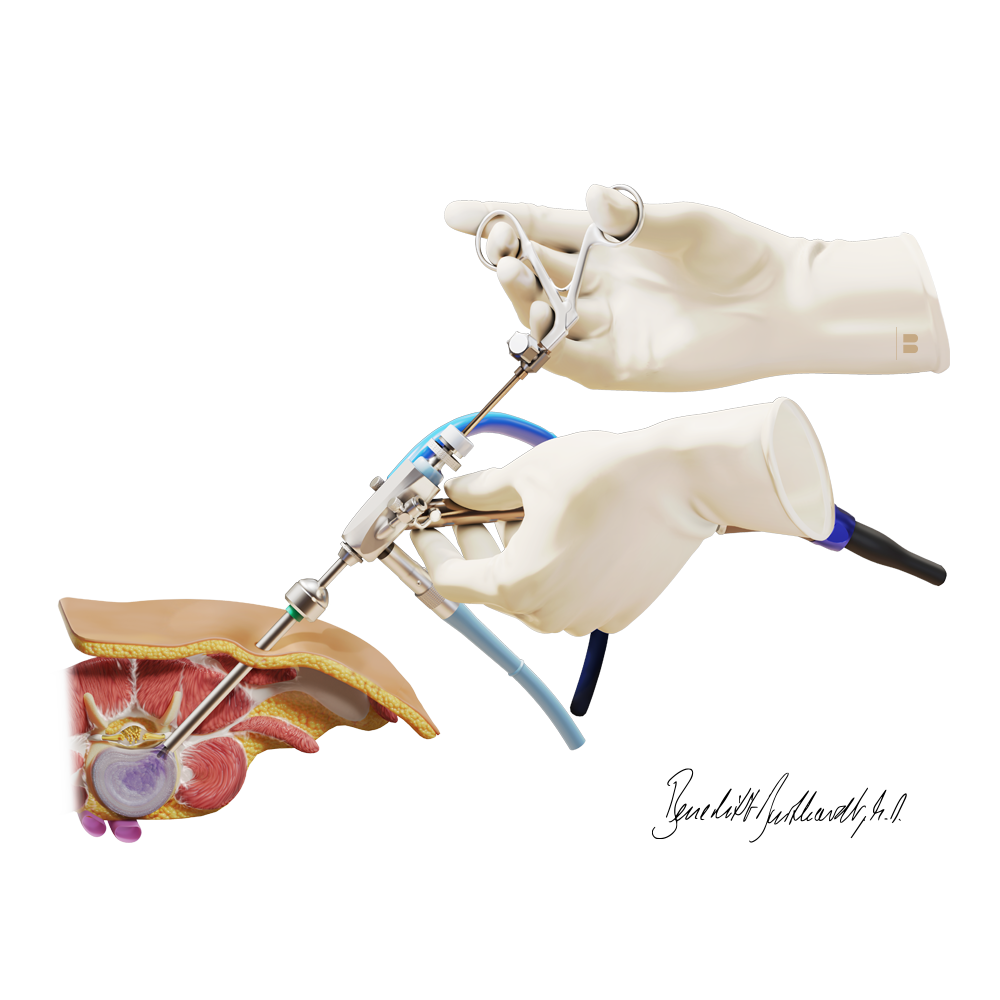
Beim Einsatz einer endoskopischen Technik wird je nach Lokalisation des Bandscheibenvorfalls entschieden, ob eine ca. 1.5 cm langer Hautschnitt am Rücken oder ein 5 mm langer Hautschnitt in der Flanke erfolgt. Bei beiden Techniken wird die Muskulatur mittels eines Dilatationssystems aufgedehnt und bleibt in ihrer Struktur erhalten.
Mikroendoskopische Bandscheibenoperation
Durch diese Operation können nahezu alle Bandscheibenvorfälle entfernt werden, die im Spinalkanal liegen. Die Operation wird in Bauchlage durchgeführt. Das erkrankte Segment wir mit einem Röntgenbildwandler aufgesucht.
Im Anschluss wird ein ca 1.5cm langer Hautschnitt am Rücken angelegt, durch den die Rückenmuskulatur mit einem Dilatationssystem vorsichtig und schonend aufgedehnt wird. Anschliessend wird ein Arbeitsschaft mit einem Endoskop direkt an die Wirbelsäule vorgeschoben. Unter endoskopischer Sicht wird mit diversen Mikroinstrumenten ein kleines ca. 7-9 mm durchmessendes Loch im Wirbelbogen angelegt.
Die Nervenwurzel und der Bandscheibenvorfall werden vorsichtig voneinander separiert und schliesslich wird der Bandscheibenvorfall mobilisiert und entfernt. Abschliessend wird die Nervenwurzel inspiziert um sicherzustellen, dass kein Bandscheibengewebe mehr auf die Nervenwurzel drückt.
Kleine venöse Blutungen werden gestoppt, bevor der Arbeitsschaft zurückgezogen wird und sich die Muskulatur wieder verschliessen kann. Die Wunde wird mit einem Hautkleber verschlossen, sodass ein Fadenzug nicht notwendig ist. Die Operation dauert in der Regel rund 1 Stunde.
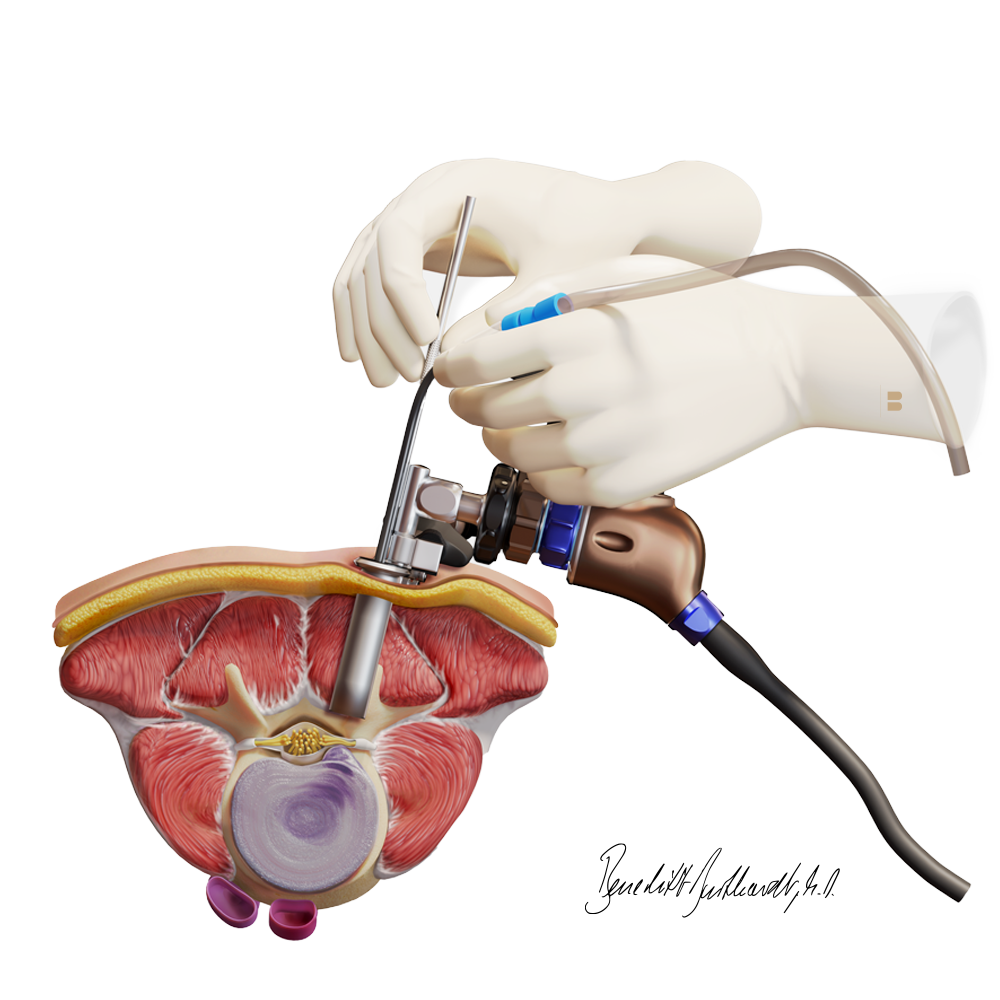
Perkutane transforaminale endoskopische Diskektomie
Diese operative Technik eignet sich vor allem für Bandscheibenvorfälle, die nicht im Spinalkanal (intraforaminal und extraforaminal) liegen. Die Operation wird in Bauchlage durchgeführt und die ca. 5mm messende Stichinzision erfolgt in Abhängigkeit von den anatomischen Gegebenheiten ca. 10-12 cm von der Mittellinie.
Die Bandscheibe wird zunächst mit einer Nadel identifiziert und mit einem blauen Farbstoff markiert, bevor das Weichteilgewebe mit einem 5mm durchmessenden Dilatator aufgedehnt wird. Der Zugang erfolgt dabei seitlich von der Rückenmuskulatur, sodass diese komplett geschont wird. Anschliessend wird eine Hülse vorgeschoben, die direkt im Neuroforamen der austretenden Nervenwurzel zum Liegen kommt.
Ein Endoskop mit integriertem Arbeitsschaft und kontinuierlicher Spülung wird nun vorgeschoben. Schliesslich werden die nervalen Strukturen und der Bandscheibenvorfall identifiziert. Mit einer Fasszange und speziellen Häkchen wird der Bandscheibenvorfall dargestellt und reseziert.
Unter endoskopischer Sicht wird der Arbeitsschaft zurückgezogen und die Stichinzision mit einer Naht verschlossen. Die gesamte Operation dauert in der Regel 40 Minuten.
Erfolgschancen und Nachbehandlung
Die Schmerzen und Missempfindungen im Bein zu lindern gelingt in ca. 90% der Fälle. Schwere neurologische Komplikationen sind sehr selten (<1%). Eine vorübergehende Missempfindung im Bein kann in 5-10 % der Fälle durch eine Irritation des Nerven aufgrund der Spülung auftreten. Nach einer Operation folgt in der Regel ein 3-5 tägiger stationärer Aufenthalt, bevor der Patient nach Hause gehen kann.
Bereits während des Spitalaufenthalts führt ein Physiotherapeut die Patienten in ein Übungsprogramm ein, welches aus isometrischen (die Muskeln gleichmässig anspannenden) Spannungsübungen besteht. Ziel ist es, dass die segmentalen, stabilisierenden Muskeln der Lendenwirbelsäule aktiviert werden.
Nach dem Austritt sollen diese Übungen vom Patienten ein- bis zweimal täglich eigenständig durchgeführt werden. Parallel dazu bis zur ersten Nachkontrolle ist eine ambulante physiotherapeutische Therapie erstrebenswert.
Bandscheibenvorfall –
Häufige Fragen der Patienten
Was ist ein Bandscheibenvorfall?
Welche Symptome bemerkt man beim Vorliegen eines Bandscheibenvorfalls?
Die Symptome, die ein Bandscheibenvorfall hervorrufen kann hängen im Wesentlichen von seiner Lokalisation ab und können sehr unterschiedlich sein. Bei einem Bandscheibenvorfall der Lendenwirbelsäule können lokale Rückenschmerzen auftreten, die bei bestimmten Bewegungen zunehmen können. Wenn das Bandscheibengewebe auf eine lumbale Nervenwurzel drückt, dann kann es zu Beinschmerzen, einem Taubheitsgefühlen im Fuss oder dem Bein oder auch zu einer Muskelschwäche im Oberschenkel oder dem Fuss kommen. Im schlimmsten Falle kann ein Bandscheibenvorfall zu einer gestörten Funktion der Kontrolle über die Blase und der Mastdarmentleerung führen, welches ein absoluter Notfall ist. Das am häufigsten auftretenden Symptom bei einem Bandscheibenvorfall der Lendenwirbelsäule sind Schmerzen.
Ein Bandscheibenvorfall an der Halswirbelsäule kann zu Nackenschmerzen führen und im Falle eine Kompression der Nervenwurzel zu Schmerzen im Arm oder der Hand, Missempfindung (Kribbeln oder Taubheit) und/oder eine Muskelschwäche im Arm oder der Hand und Fingern führen. Ein median gelegener Bandscheibenvorfall kann eine Kompression des Rückenmarks hervorrufen und zu eine Gangunsicherheit, gestörten Feinmotorik, einem Schweregefühle oder Missempfindungen in den Händen und Beinen sowie zu einer gestörten Funktion der Blase und des Mastdarms führen.
Welche Therapieoptionen in der Behandlung eines Bandscheibenvorfalls stehen zur Verfügung?
Ein Bandscheibenvorfall kann durch zwei verschiedene Formen der Therapie behandelt werden, die konservative Therapie sollte zunächst immer durchgeführt werden bevor eine operative Therapie in Betracht gezogen wird. Die Prognose bei der lumbalen Diskushernie ist gut. Es ist bekannt, dass Diskushernien im Laufe der Zeit kleiner werden und teilweise sogar ganz verschwinden können. Ca. 80 bis 90 % aller Diskushernien können daher konservativ, d. h. ohne Operation, behandelt werden. Durch Krankengymnastik und physikalische Anwendungen werden die Schmerzen gelindert. Zudem erlernen die Patientinnen und Patienten Übungen, die auch eigenständig zu Hause ausgeführt werden können.
Die Schmerzen und eine allfällige begleitende Entzündung der durch die Diskushernie gereizten Nervenwurzel können mit entsprechenden Medikamenten behandelt werden. Begleitend kommen gezielte Infiltrationen unter Durchleuchtungskontrolle zum Einsatz, z. B. direkt in die Nervenwurzel oder in den Wirbelkanal. Diese Injektionen enthalten Schmerzmittel und ein Präparat, das die Entzündung der Nervenwurzel vor Ort bekämpft und so effektiv die Schmerzen kontrollieren und lindern kann. Falls die konservative Therapie während einer Zeitspanne von 6-12 Wochen zu keiner Linderung der Schmerzen führen sollte, oder es zu Lähmungen kommt, so sollte eine operative Behandlung in Betracht gezogen werden.
Beim Auftreten einer gestörten Funktion der Blase- und des Mastdarms handelt es sich um einen Notfall, dem eine sofortige Vorstellung bei einem Wirbelsäulenchirurgen folgen sollte.
Wann soll ein Bandscheibenvorfall operiert werden?
Die Entscheidung, ob und wann ein Bandscheibenvorfall operiert wird, ist von vielen Faktoren abhängig. Hierbei spielen die Dauer der Schmerzen, die Schmerzintensität und deren Entwicklung sowie das Auftreten von Paresen und Missempfindungen eine Rolle.
Eine absolute OP-Indikation ist eine Störung der Blasen-& Mastdarmfunktion, sowie das Auftreten von komplettem Verlust der Muskelkraft über Arme oder Beine. Eine weitere Indikation zur Operation ist ein schneller Verlust der Muskelkraft bei gleichzeitigem Rückgang der Schmerzen. In diesem Falle ist auszugehen, dass der Nerv seine Funktion irreversibel verliert.
Bei Patienten, die starke Schmerzen im Bein, aber keine Muskelschwäche oder sensibles Defizit haben, sollte eine Operation in Betracht gezogen werden, wenn keine Beschwerdelinderung eingetreten ist, trotz intensiver Schmerztherapie (Medikamente), Physiotherapie und gezielte Infiltrationen an den Nerven. Diese konservative Therapie sollte über wenigstens einige Wochen versucht werden, da der Körper versuchen wird, den Bandscheibenvorfall aufzulösen.
Bei Patienten, die starke Schmerzen aber nur eine leichtgradige Lähmung oder Missempfindung haben, ist eine Vorstellung beim Spezialisten notwendig, da in diesen Fällen die Grösse, Form und Lage des Bandscheibenvorfalls sowie die Ergebnisse neurophysiologischer Diagnostik auf die Entscheidung bezüglich einer Operation Einfluss haben.
Wie läuft eine Bandscheibenoperation ab?
Im Falle eines lumbalen Bandscheibenvorfalls wird Operation in Vollnarkose und Bauchlage durchgeführt. Die Lokalisation des Bandscheibenvorfalls ist entscheidend für die Wahl des endoskopischen Zugangsweges. Ein seitlich gelegener und im Nervenaustrittskanal (Neuroforamen) gelegener Bandscheibenvorfall an der Lendenwirbelsäule kann über einen wenige Millimeter langen Schnitt in der Flanke operiert werden. Ein in der Mitte des Nervenkanals gelegener Bandscheibenvorfall wird über einen Schnitt am Rücken erreicht. Bei beiden endoskopischen Techniken wird nach dem Hautschnitt das Weichteilgewebe und die Muskulatur mit einem Dilatationssystems vorsichtig aufgedehnt und anschliessend ein Endoskopiearbeitsschaft in unmittlebare Nähe der Nerven vorgeschoben. Die Optik des Endoskopiesystems erlaubt es nun die Nervenstrukturen auf kürzeste Distanz zu visualisieren und jeden Winkel zu inspizieren. Dies ermöglicht ein sicheres Entfernen von Gewebe mit feinsten Instrumenten (z.B. Diskushernie), um den Nerven von jeglichen Druckstellen zur befreien. Die Bandscheibe selbst wird bei der Operation nicht entfernt.
Im Gegensatz zu den mikroskopischen Techniken ist ein Ablösen des Muskels und Einsetzen eines Spreizers bei den endoskopischen Techniken nicht notwendig. Die Operation dauert zwischen 40 und 60 Minuten, der Blutverlust ist dabei minimal.
Im Falle eines seitlich gelegenen Bandscheibenvorfalls an der Halswirbelsäule oder einer knöchernen Verengung des Nervenaustrittkanals kann dies ebenfalls in endoskopischer Technik operiert werden. Der Patient wird dabei ebenfalls in Vollnarkose operiert. Der Zugang zur Halswirbelsäule erfolgt vom Nacken des Patienten. Nachdem die Muskulatur schonend dilatiert wurde kann dann über einen Endoskopiearbeitsschaft die Operation durchgeführt werden. Auch hier ist das Ziel den Bandscheibenvorfall respektive das Gewebe, welches auf den Nerven drückt, zu entfernen.
Was bedeutet endoskopische Wirbelsäulenchirurgie?
Unter endoskopischer Wirbelsäulenchirurgie versteht man eine Technik, die über einen minimalinvasiven Zugang von wenigen Millimetern das Muskel- und Weichteilgewebe der Wirbelsäule schonend aufgeweitet (mit einem Röhrensystem) und die Knochen- und Nervenstrukturen mit einem Endoskop darstellt. Der Arbeitsschaft und das Endoskop wird Nahe an die Nervenstrukturen herangeschoben, um diese besser darstellen zu können und dann z.B. Bandscheibengewebe zu entfernen.
Dieses ausgereifte Operationsverfahren setzt langjährige endoskopische Erfahrungen des Operateurs voraus.
Welche Risiken gibt es?
Wie ist der Heilungsverlauf und die Prognose nach einer Bandscheibenoperation?
Haben Sie Rückenschmerzen?
Wir sind für Sie da.
Medienberichte



